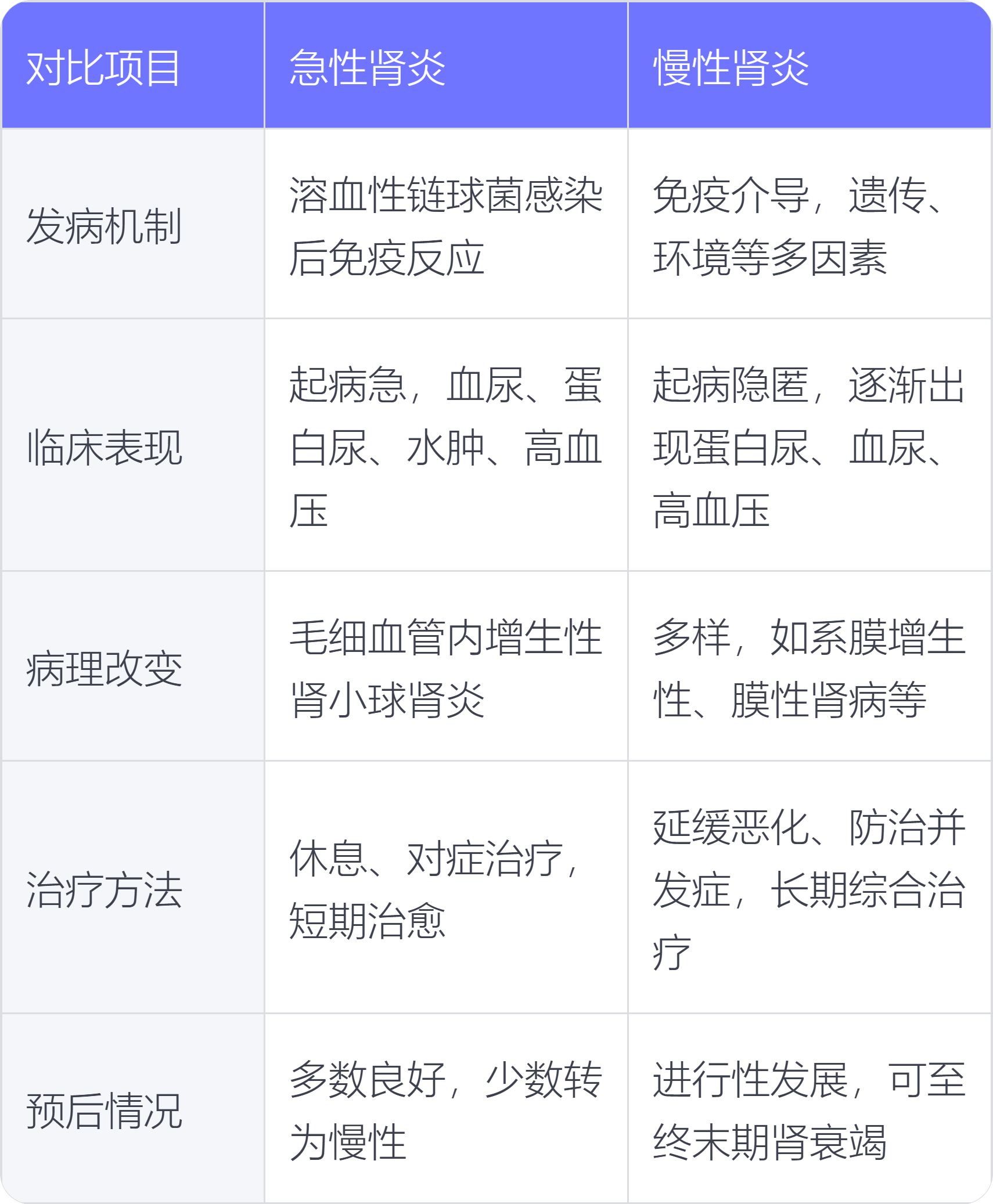
急性肾炎与慢性肾炎在发病机制、临床表现、病理改变、治疗方法、预后情况方面存在不同。
1. 发病机制:急性肾炎常因β-溶血性链球菌感染后引起免疫反应导致肾脏损伤;慢性肾炎发病机制较为复杂,多与免疫介导炎症反应有关,还涉及遗传、环境等多种因素。
2. 临床表现:急性肾炎起病急,常表现为血尿、蛋白尿、水肿、高血压,可伴有一过性肾功能损害;慢性肾炎起病隐匿,病情迁延,早期症状多不明显,随病情进展逐渐出现不同程度的蛋白尿、血尿、水肿、高血压及肾功能损害。
3. 病理改变:急性肾炎病理表现为毛细血管内增生性肾小球肾炎;慢性肾炎病理类型多样,包括系膜增生性肾小球肾炎、膜性肾病、局灶节段性肾小球硬化等。
4. 治疗方法:急性肾炎以休息、对症治疗为主,多数患者可在数周内临床治愈;慢性肾炎治疗以延缓肾功能恶化、防治并发症为主要目的,常需长期综合治疗,包括控制血压、减少蛋白尿、调节血脂等。
5. 预后情况:急性肾炎多数预后良好,少数患者可转为慢性肾炎;慢性肾炎病情呈进行性发展,最终可发展为终末期肾衰竭。
日常生活中,无论是急性肾炎还是慢性肾炎患者,都应注意休息,避免劳累,饮食上遵循低盐、低脂、优质低蛋白原则,定期复查,严格按照医嘱进行治疗和管理,以利于病情稳定。